Синдром поликистозных яичников

Это самая частая проблема с которой мне приходится сталкиваться. Жаль, что эта патология часто недиагносцированя раньше, и девушки попадают ко мне в возрасте после 25 лет, когда клиническая картина уже «цветет и пахнет».
Синдром поликистозных яичников — клинический синдром, который характеризуется избыточной продукцией мужских гормонов, отсутствием овуляции, а также нарушением обменных процессов в организме женщины. Впервые синдром поликистозных яичников описан Д. Штейном и Д. Левенталем в <st1:metricconverter productid="«1935" w:st="«on»">1935 г</st1:metricconverter>.
Классификация по патогенетическим формам, предложенная М.Л.Крымской, является наиболее практичной.
1. Типичная форма СПЯ с яичниковой повышенной продукцией андрогенов. Эта форма характеризуется наличием нарушений МЦ по типу олигоменореи или вторичной аменореи. Первичная аменорея не характерна для СПЯ. Нарушения менструального ритма с сопровождающейся хронической ановуляцией, ведущей к функциональному бесплодию. Гирсутизм выявляется у 90% больных, ожирение различной степени — 46% больных; преждевременное половое созревание -10%. По опубликованным данным, у рассматриваемых больных снижена функция печени и нарушен жировой обмен.
2. Сочетанная форма овариальной и надпочечниковой гиперандрогенией. Для этой группы больных характерны следующие клинические направления: вторичная аменорея, реже олигоменорея; избыточный рост волос на лице, конечностях, туловище. У некоторых больных на лице, груди, спине наблюдаются акне вульгарис и пигментные пятна. Тип сложения приближается к интерсексуальному. Отмечается гипоплазия матки, гипоэстрогения.
3. Центральная форма ПКЯ. В анамнезе больных — указание на перенесенные в детстве и пубертатном возрасте нейроинфекции, психические травмы, травмы черепа, нарушения менструальной функции в виде олигоменории или аменореи. Характерными для этой группы больных являются головные боли, плохая память, слабость, быстрая утомляемость, патологическая прибавка в весе, ломкость ногтей, волос. При исследовании отмечается повышенный уровень эстрогенов, склонность к разрушению костей, недоразвитие матки.

У большинства пациенток с синдромом поликистозных яичников имеется той или иной выраженности ожирение и, как следствие, повышение уровня инсулина в крови. Инсулин способствует снижению уровня белка, связывающего половые гормоны, что усугубляет повышенный уровень андрогенов, так как способствует увеличению уровня свободных фракций андрогенов и эстрогенов, которые имеют высокое родство и способность связываться с рецепторами клеток-мишеней.
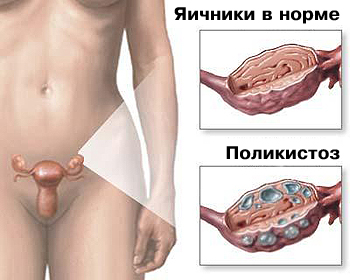
Повышенный уровень андрогенов (гиперандрогенемия) препятствует нормальному росту фолликулов и способствует формированию мелких фолликулярных кист и кистозной атрезии фолликулов (поликистоз). При синдроме поликистозных яичников происходит 3-6-кратное увеличение яичников в размерах; у большинства пациентов выявляется разрастание соединительной ткани и значительное утолщение белочной оболочки.
Синдром поликистозных яичников является одной из самых частых форм эндокринной патологии у женщин репродуктивного возраста. До 95 % случаев избыточного оволосения (гирсутизма) у женщин связано с синдромом поликистозных яичников.
Клинические проявления
Заболевание, как правило, начинается в молодом возрасте, по времени совпадает с менархе, началом половой жизни, беременностью, значительной прибавкой веса.
Нарушения менструального цикла могут наблюдаться в формах урежения, малого обьема или полного отсутствия месячных сроком от 6 месяцев и больше, и связаны с отсутствием овуляции.
Обычно появляются задержки цикла до 3-6 месяцев, выделения становятся скудными; встречаются дисфункциональные маточные кровотечения.
Бесплодие (30  как следствие хронического отсутствия овуляции.
как следствие хронического отсутствия овуляции.
Гирсутизм (60  — избыточный рост волос в андроген-зависимых зонах (лицо, спина, бедра, грудь, околососковые области, поясница, ягодицы, руки, голени). Могут наблюдаться и другие проявления: жирная себорея, угревая сыпь, облысение по мужскому типу. Из других проявлений вирильного синдрома (признаки «омужествления») при синдроме поликистозных яичников у 40 % больных при гинекологическом осмотре обнаруживается увеличение клитора.
— избыточный рост волос в андроген-зависимых зонах (лицо, спина, бедра, грудь, околососковые области, поясница, ягодицы, руки, голени). Могут наблюдаться и другие проявления: жирная себорея, угревая сыпь, облысение по мужскому типу. Из других проявлений вирильного синдрома (признаки «омужествления») при синдроме поликистозных яичников у 40 % больных при гинекологическом осмотре обнаруживается увеличение клитора.
Ожирение (40  ; при усилении ожирения происходит усугубление выраженности других симптомов, поскольку усиление ткани становятся не чувствительными к инсулину, а это способствует повышению уровня андрогенов.
; при усилении ожирения происходит усугубление выраженности других симптомов, поскольку усиление ткани становятся не чувствительными к инсулину, а это способствует повышению уровня андрогенов.
Нельзя забывать, что жировая ткань – самостоятельный эндокринный орган, который помимо участия в метаболизме стероидных половых гормонов, еще и вырабатывает «свой» — лептин!
Диагностика
Первый этап диагностики – исключить наличие таких самостоятельных эндокринных заболеваний, как врожденная дисфункция коры надпочечников, первичная гиперпролактинемия и др.
Критерии диагностики :
Частота клинических и лабораторных признаков
1. Обязательные (у 100% женщин):
– нарушение менструального цикла по типу – месячные скудные, редкие, иногда отсутствуют срок от 3- 6 месяцев и выше;
– отсутствие овуляции;
– первичное бесплодие;
– УЗИ-признаки поликистозных яичников.
2. Часто встречающиеся (более чем у 50% женщин):
– гирсутизм;
– гиперандрогения (повышение уровня тестостерона);
– повышение уровня ЛГ.
3. Наблюдаемые менее чем у 50% женщин:
– проблемная кожа;
– облысение по мужскому типу;
– ожирение.
Ученые всего мира склоняются к выводу, что СПКЯ тесно связан, с так называемым МЕТАБОЛИЧЕСКИМ СИНДРОМОМ.
Американской ассоциацией сердца и Национальным институтом сердца, легких и крови – An American Heart Association (National Heart, Lung and Blood Institute Scientific (AHA/NHLBI) выведены критерии метаболического синдрома:
– абдоминальное ожирение (окружность талии ><st1:metricconverter productid="«88" w:st="«on»">88 см</st1:metricconverter> ;
;
– повышенный уровень триглицеридов: ≥150 мг/дл (1,7 ммоль/л) или уже проводимая терапия по поводу повышенного уровня триглицеридов;
– низкая концентрация холестерина липопротеинов высокой плотности (ХС ЛПВП): <50 мг/дл (1,29 ммоль/л) или уже проводимая терапия по поводу сниженного уровня ХС ЛПВП.
– высокое артериальное давление (АД): систолическое АД≥130 мм рт. ст. или диастолическое АД ≥85 мм рт. ст., или уже проводимая антигипертензивная терапия;
– повышенный уровень глюкозы натощак: ≥100 мг/дл (5,6 ммоль/л) или уже проводимая терапия по поводу повышенного уровня глюкозы в крови.
Для диагностики МС достаточно наличия любых трех из указанных критериев.
Уровень тестостерона чаще умеренно повышен, но у многих женщин с синдромом поликистозных яичников остается в пределах нормы и не всегда коррелирует с выраженностью гирсутизма. Имеет смысл определять как уровень общего тестостерона, так и тестостерон свободный.
Уровень ЛГ повышен у 50-70 % женщин.
Уровень белка, связывающего половые гормоны, снижен у 50 % женщин.
Наиболее ценным инструментальным исследованием в диагностике синдрома поликистозных яичников является УЗИ малого таза с помощью трансвагинального датчика.
Ультразвуковым критерием синдрома поликистозных яичников является обнаружение более 8 фолликулярных кист диаметром менее <st1:metricconverter productid="«10" w:st="«on»">10 мм</st1:metricconverter> в сочетании с увеличением объема овариальной стромы. Кроме того, обнаруживается гиперплазия (утолщение) эндометрия (толщина ><st1:metricconverter productid="«10" w:st="«on»">10 мм</st1:metricconverter> .
.
С целью диагностики сахарного диабета или нарушения толерантности к углеводам необходимо определение уровня гликемии и, при необходимости, проведение орального глюкозотолерантного теста.
Считается, что диагноз синдрома поликистозных яичников может быть установлен при наличии 2-х из 3-х следующих признаков:
- Отсутствие овуляции (бесплодие),
- Лабораторно подтвержденный повышенный уровень андрогенов,
- Ультразвуковые признаки поликистозного изменения яичников.
Лечение пациенток с СПКЯ предусматривает следующее:
— нормализация массы тела и метаболических нарушений;
— восстановление овуляции;
— восстановление репродуктивной функции;
— лечение гиперпластических процессов эндометрия;
— лечение дерматологических проявлений гиперандрогении — гирсутизма и угревой сыпи.
- Снижение веса (лечение ожирения). Зачастую нормализация менструальной и овуляторной функций, а также регресс гирсутизма происходит за счет одной только нормализации массы тела.
- Антиандрогенная терапия:
- оральные контрацептивы. Их эстрогеновый компонент подавляет продукцию андрогенов в яичнике и приводит к повышению уровня глобулин, связывающего половые гормоны, а гестагенный компонент подавляет продукцию ЛГ.
- ципротерона ацетат является блокатором андрогеновых рецепторов.
- спиронолактон, обладающий слабой антиандрогенной активностью.
- флутамид обладает выраженной антиандрогенной активностью, но из-за возможных тяжелых побочных эффектов для лечения синдрома поликистозных яичников используется редко;
- финастерид является ингибитором 5а-редуктазы.
Лечение бесплодия:
- кломифена цитрат снижает влияние эстрогенов на гипофиз и способствует повышению продукции ФСГ, стимулирующего рост фолликулов. Овуляция на фоне терапии кломифеном развивается у 80 % пациенток, беременность — у 65 %;
- препараты гонадотропинов (рекомбинантный человеческий ФСГ) используется при неэффективности кломифена. Овуляции удается достичь в 94 % случаев, беременность после нескольких курсов введения препарата наступает в 40 % случаев;
- хирургическое лечение подразумевает лапароскопическую диатермию или лазерный дриллинг. Овуляция после операции восстанавливается у 90 % женщин, беременность в ближайшие 8 месяцев наступает у 80 %;
- экстракорпоральное оплодотворение.
Прогноз
Развивающийся при синдроме поликистозных яичников гирсутизм при отсутствии лечения постепенно прогрессирует вплоть до менопаузального возраста, после чего начинает спонтанно разрешаться. У женщин с синдромом поликистозных яичников существует риск развития в дальнейшем сахарного диабета 2 типа, артериальной гипертензиии нарушение баланса липидов крови и, вытекающей отсюда сердечно-сосудистой патологии.












